


脑卒中后,患侧大脑运动皮层因缺血缺氧受损,但神经系统具有强大的代偿能力。研究显示,发病后3个月内是神经重塑的黄金期,此时通过主动运动训练,健侧大脑可协助患侧建立新的神经通路,实现运动功能部分恢复。然而,若患者长期卧床不动,大脑接收不到来自肌肉的运动反馈信号,会误认为该区域功能“无用”,进而加速神经元凋亡——每静养1周,神经可塑性窗口期缩短15%。
主动运动不仅是肌肉收缩,更是大脑对运动模式的编码过程。例如,偏瘫患者通过反复练习“抓握-释放”动作,大脑会形成“杯子→手部肌肉收缩→手指张开”的神经模板。若缺乏主动训练,这种运动记忆会逐渐模糊,导致患者即使后期开始康复,也需重新学习基本动作,康复效率降低60%以上。
长期被动卧床会迫使患者发展出异常代偿模式。例如,为完成翻身动作,患者可能过度依赖健侧肢体,导致脊柱侧弯;为站立行走,可能形成“划圈步态”,这种错误模式一旦固化,后期矫正难度极大。临床数据显示,发病后3个月内未进行主动训练的患者,异常步态发生率高达82%,而早期主动干预组仅为34%。
脑卒中后患肢肌肉因缺乏神经支配和运动刺激,会在72小时内启动萎缩程序。研究显示,偏瘫侧股四头肌横截面积每周减少2.8%,肌力每周下降1.5%-3%,相当于健康人自然衰老速度的8倍。这种萎缩不仅导致肢体变细,更会引发“肌无力-活动减少-进一步萎缩”的恶性循环,最终使患者完全丧失自主运动能力。
长期卧床不动会使关节周围韧带、关节囊等软组织缩短变硬。以肩关节为例,偏瘫后3周若未进行主动活动,肩关节外展角度会从正常的180°降至90°以下;6周后,关节囊可能发生纤维化钙化,导致“冻结肩”,此时即使通过手术松解,功能恢复率也不足40%。
肌肉收缩产生的机械应力是维持骨密度的重要刺激。偏瘫患者因患肢缺乏运动,骨代谢平衡被打破,每年骨量丢失速度可达正常人的3倍。研究显示,脑卒中后1年,患侧髋部骨折风险是健侧的2.5倍,而长期卧床不动会使这一风险再提升40%。
脑卒中患者因血液高凝状态、静脉回流障碍,本身是DVT高发人群。若长期卧床不动,下肢静脉血流速度会下降70%,血栓形成风险增加5倍。更危险的是,DVT可能脱落引发肺栓塞,导致猝死——脑卒中后3个月内,DVT相关死亡率高达12%。
主动运动缺失会显著削弱呼吸肌力量。研究显示,偏瘫患者若每日卧床时间超过18小时,最大吸气压力会下降30%,导致咳痰无力、肺不张。同时,长期卧床使口腔分泌物误吸风险增加,肺部感染发生率是主动康复组的3.2倍,而感染又是脑卒中复发的重要诱因。
长期不活动会引发全身代谢紊乱:
面对主动运动缺失的危害,脑卒中康复必须遵循“早期、主动、全面”原则:
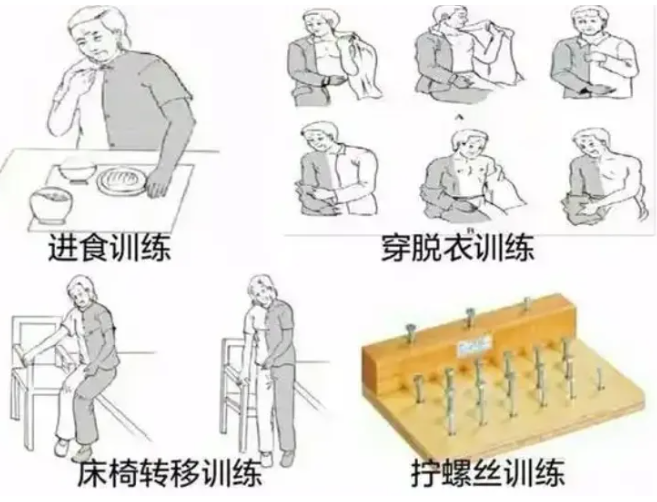
脑卒中康复的本质,是帮助患者重建大脑与身体的对话。每一次主动收缩,都是在唤醒沉睡的神经;每一次功能练习,都是在重写生命的程序。患者必须认识到:静养不是保护,而是伤害;主动运动不是折磨,而是救赎。只有打破“不动=安全”的认知误区,才能真正抓住康复黄金期,重获有尊严的生活。正如康复医学先驱Brunnstrom所言:“康复不是治疗疾病,而是教会患者如何与疾病共存,并超越疾病限制。”